產後憂鬱症怎麼辦?原因、症狀、自我檢測與治療全攻略
產後憂鬱症怎麼辦?原因、症狀、自我檢測與治療全攻略
許多媽媽在懷孕或產後感到精疲力竭、情緒波動時,常會告訴自己:「這只是賀爾蒙影響,等生完就好了」、「等寶寶睡過夜就好了」。
但妳知道嗎?這份揮之不去的產後情緒低落,不是個性脆弱或太過敏感,而是孕產期最常見卻最容易被忽略的「心的併發症」——產後憂鬱症。
這篇文章將由具備婦女身心專業的依倫醫師,帶妳深入了解產後憂鬱的原因,並提供專業的改善建議。
一、媽媽們為什麼會產後憂鬱?解析產後憂鬱症的原因
產後憂鬱並非單純的「心情不好」,而是大腦經歷多重壓力交織的結果:
1. 生理因素
生產後,體內的雌激素與黃體素會經歷斷崖式下降,加上胎盤脫落後代謝改變,影響多巴胺與血清素調節,干擾腦部 GABA 受體的功能。
GABA 是大腦主要的抑制性神經傳導物質,負責穩定情緒,當它失衡時,焦慮與憂鬱便隨之而來。
2. 心理因素
- 過往病史:曾有憂鬱症、焦慮症或經前不悅症 (PMDD) 病史者風險較高
- 性格特質:完美主義傾向常導致對育兒能力的過度自責
- 孕產創傷:曾面臨流產、早產或生產過程不順遂的心理陰影
3. 社會環境因素
- 重大生活壓力:如至親離世、經濟變動或生病
- 缺乏後援:「偽單親」、與長輩關係緊張或嚴重的婚姻衝突
- 嬰兒照顧困難:遇到哺乳不順、寶寶早產或有先天併發症,都會大幅增加媽媽的心理壓力
二、這些表現不只是累:產後憂鬱症的常見症狀
很多媽媽會問:「我只是照顧小孩太累,還是真的病了?」
了解產後憂鬱症狀與一般疲勞的差異,是找回身心平衡的第一步。
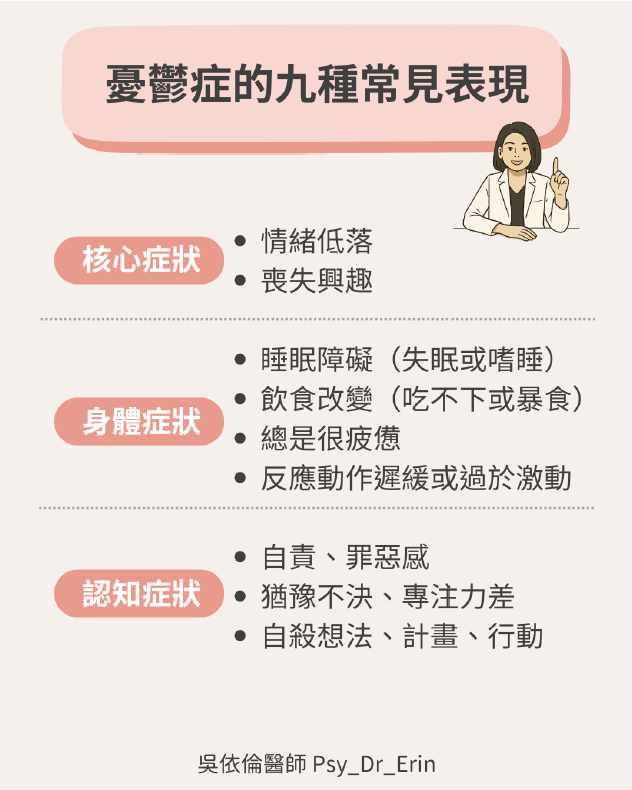
1. 產後憂鬱症有哪些常見表現?
臨床上,產後憂鬱症的診斷標準與一般憂鬱症相似,主要包含以下九大核心症狀。若這些表現持續超過兩週,且影響到日常生活,建議尋求專業精神科醫師評估:
2. 如何區分「育兒疲勞」與「產後憂鬱症」?
新手媽媽因為照顧新生兒,難免會有睡不好、食慾不佳或體力透支的情況。要判斷是否已達到「病理性」的憂鬱,關鍵在於情緒認知症狀。
當您的疲勞伴隨以下四大特徵時,請務必尋求專業協助:
① 持續性的情緒失調
不僅是短暫的心情不好,而是長期的情緒低落、易怒,或對原本感興趣的事物(如追劇、吃美食)完全失去動力。
② 警覺型失眠 (Hyperarousal)
這是辨識產後憂鬱的重要指標。即使寶寶睡了、環境安靜了,媽媽大腦依然像斷不掉電的機器,處於高度警覺狀態,完全無法入睡。
③ 母嬰連結受損
感覺自己與寶寶之間隔著一道透明的牆。雖然在照顧孩子,卻像個機器人般麻木,無法產生情感連結,甚至覺得孩子很陌生,進而懷疑自己的育兒能力。
④ 侵入性思考 (Intrusive Thoughts)
大腦會反覆出現傷害自己或傷害寶寶的恐怖畫面,即使不想要這些想法出現,還是無法停止。
媽媽們會因此感到極度恐懼與罪惡,但這其實是疾病導致的生理現象,並非妳的本意更不代表妳是一位「壞媽媽」,請不要因此感到罪惡而不敢求助。
三、產後情緒狀態的三種光譜
產後情緒低落,從輕到重,三種狀態的處理方式與風險程度各不相同:

▲ 圖2:產後情緒狀態的三種光譜
| 類型 | 盛行率 | 持續時間 | 核心特徵 | 緊急程度與建議 |
|---|---|---|---|---|
1. 產後低落(Baby Blues) |
約 70% | 產後 3-5 天出現,兩週內緩解 | 短暫情緒起伏、容易哭泣 | 🟢 低:正常心情變化,非疾病。充分休息與心理支持即可 |
2. 產後憂鬱症
|
10%-16% | 產後一年內(4個月為高峰) | 功能崩解、認知偏差、嚴重失眠 | 🟡 中/高:需要醫療介入的臨床疾病,例如心理治療與藥物介入 |
3. 產後精神病
|
0.1% | 產後早期突發 | 妄想(如嬰兒被附身、掉包)、殺嬰/自殺衝動 | 🔴 極高:醫療緊急事件,需立即住院治療 |
四、我只是累了,還是生病了?產後憂鬱症的自我檢測方式
許多媽媽在診間會問:「醫師,我這樣真的需要看醫生嗎?」當妳處於猶豫邊緣時,可以透過以下兩個層次進行評估。
1. 依倫醫師的「3 個快速篩檢問句」
如果您現在沒有時間填寫長量表,請先靜下心來問自己這三個關鍵問題:
❶ 關於連結
寶寶對妳笑時,妳會跟著一起笑,感覺他很可愛,還是只覺得疲累與煩躁?
❷ 關於睡眠
當有人幫妳照顧小孩、有機會休息時,妳睡得著嗎?還是即使有人接手照護、環境安靜時,依然完全無法入睡?
❸ 關於動力
最近是否有任何事能讓妳感到快樂?還是對所有原本感興趣的事都完全提不起勁?
📌 醫師提醒:如果以上問題的答案都是「否」,代表憂鬱情緒已顯著影響生活,建議諮詢專業醫療意見。
2. 國際通用:愛丁堡產後憂鬱量表 (EPDS)
除了快速篩檢,也建議使用目前醫界最通用的「愛丁堡產後憂鬱症自我檢測量表 (EPDS)」。請根據過去七天內的真實感受進行勾選:
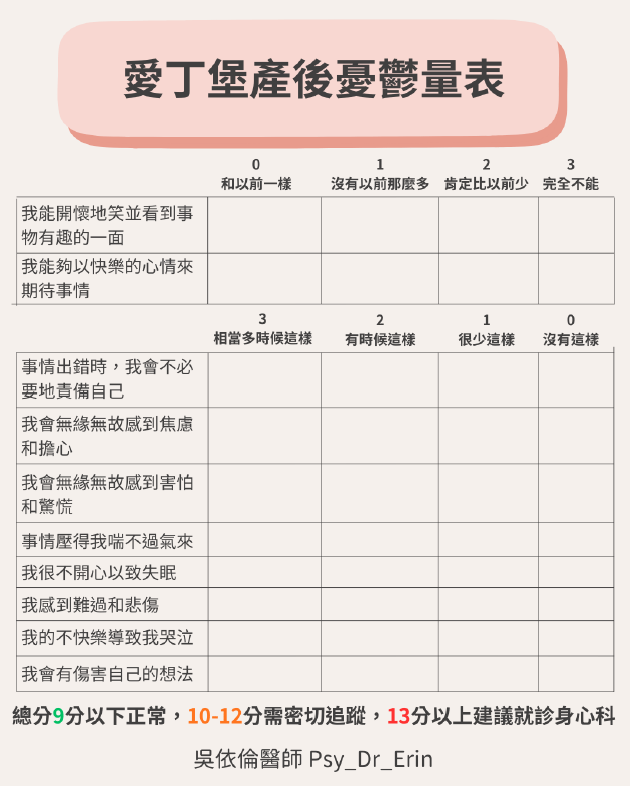
【量表分數解讀】
- 總分 13 分以上:屬於高風險族群,強烈建議尋求精神科醫師或心理諮商專業協助
- 總分 10–12 分:情緒可能已處於臨界點,建議與您的婦產科醫師或親友討論目前的情緒狀態
- 第 10 題(傷害自己或寶寶的想法)只要不是 0 分:無論總分多少,請務必立即尋求專業協助
五、產後憂鬱會好嗎?產後憂鬱症的治療與改善建議
請放心,產後憂鬱症是可以治癒的生理疾病。
治療方式非常多元,醫師會根據您的嚴重程度,量身打造最適合的復原計畫:
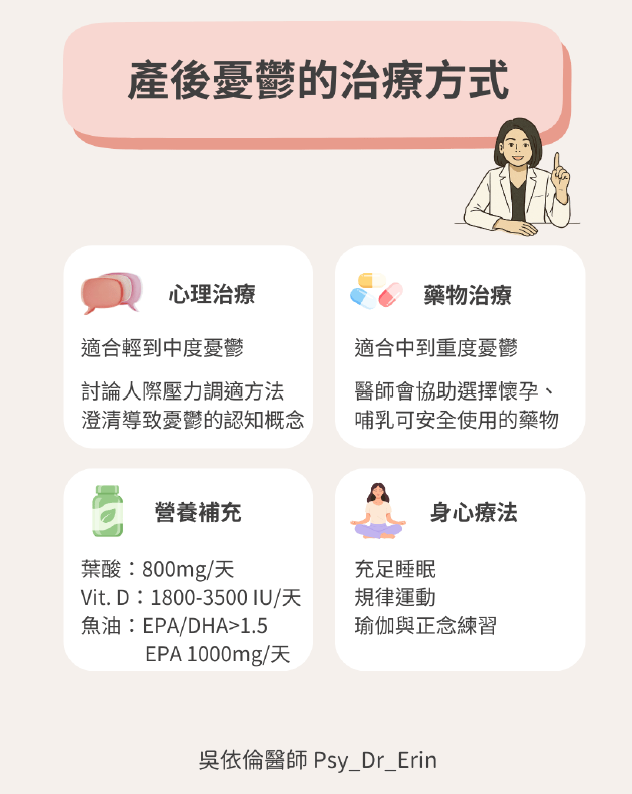
1. 心理治療:重塑母職認知(針對輕度至中度憂鬱)
對於尚能維持基本育兒功能的媽媽,心理治療是非常有效的選擇。我們會一起探討:
- 母職壓力:拆解「完美母親」的迷思(例如:不能犯錯、不能在孩子面前流淚)
- 人際支持:調整家人間的互動與育兒分工,改善居住環境以降低壓力
2. 藥物治療:專業評估安全性(針對中度至重度憂鬱)
當憂鬱已嚴重影響睡眠、食慾或照顧能力時,藥物治療能快速穩定大腦的神經傳導物質。
- 安全用藥:醫師會優先選擇對懷孕與哺乳安全的藥物
- 首選藥物:Sertraline 是目前臨床實證在哺乳期安全性最高的血清素再回收抑制劑 (SSRI)
- 副作用管理:我們會嚴格控管藥量,避免過度嗜睡,確保媽媽仍能安全照顧寶寶
3. 營養補充:產後憂鬱吃什麼?(關鍵輔助治療)
許多媽媽想知道「不吃藥能改善嗎?」營養補充品可作為輔助或預防,但若症狀嚴重,仍建議合併醫療處理。
以下是具備大規模實證研究支持的三大營養素:
- 葉酸 (Folic Acid):建議每日補充 0.8mg,有助於調節情緒
- 維生素 D:每日建議補充 1800-3500 IU
- Omega-3 (魚油):建議選擇 EPA 含量達 1000mg/日,且 EPA:DHA 比例 ≥ 1.5 的產品效果最佳
4. 身心療法:調節神經系統
- 規律運動:每週 2-4 次中等強度運動(如快走、有氧),每次 30-60 分鐘
- 睡眠優先:盡可能爭取每日至少 4-5 小時的連續睡眠,這是大腦修復的基礎
- 正念與瑜伽:透過正念練習調節自律神經,有效降低焦慮
- 非侵入性治療:若藥物反應不佳或無法用藥,可與醫師討論 rTMS 經顱磁刺激術 或電痙攣療法
六、不吃藥會影響寶寶嗎?理性評估「未治療」的風險
許多媽媽因為擔心抗憂鬱藥物副作用、害怕吃藥會傷害寶寶,而選擇獨自硬撐。
然而,身為醫師,我必須溫柔地提醒:「憂鬱症本身對母嬰的危害,往往遠大於藥物的風險。」
1. 硬撐的代價:未治療憂鬱症的連鎖反應
根據 2025 年發表於《分子精神醫學》(Molecular Psychiatry) 的大型系統性回顧(涵蓋超過 5,100 萬名孕婦數據),未經治療的孕期憂鬱與產後憂鬱,會增加以下母嬰風險:
- 對媽媽的影響:提高流產、妊娠糖尿病及子癇前症的機率
- 對胎兒的影響:增加新生兒早產、低出生體重、入住加護病房 (NICU) 甚至死產的風險
- 跨世代遺傳:未治療的憂鬱可能透過表徵遺傳學 (Epigenetics) 改變下一代的基因表現,增加孩子未來患有自閉症 (ASD)、注意力不足過動症 (ADHD) 或憂鬱症的機率
2. 產後一年是關鍵:對寶寶神經發展的影響
2025 年 10 月《美國醫學會雜誌》(JAMA Network Open) 針對 8 萬對母嬰的追蹤研究指出:
「產後一年內」的母體憂鬱與焦慮,對幼兒(1.5-3 歲)發展的影響,甚至大於孕期憂鬱。
這可能導致孩子在動作發育、語言溝通及情緒調節上的遲緩。
3. 破解迷思:是「藥物」還是「疾病」造成的傷害?
過去大眾常將上述問題歸咎於「吃藥的副作用」。但研究數據告訴我們真相:
當我們直接比較「有服藥」與「未服藥」的憂鬱症媽媽時,發現抗憂鬱藥物真正增加的風險僅限於「早產」與「新生兒住加護病房」。
至於大家最擔心的流產、子癇前症、寶寶智力發展等問題,兩組之間並沒有顯著差異。這代表:

簡單來說,產後憂鬱本身的危害,遠大於藥物的風險。如果醫師評估需要用藥,請媽媽們安心治療。媽媽擁有安適穩定的心情,才是給寶寶最堅強的保護傘。
七、「產後憂鬱」其實在懷孕時就開始了?認識最新的「周產期憂鬱症」
很多人被「產後」這個詞誤導,以為只有坐月子時才會情緒低落。
其實,醫學界目前更精確的定義是「周產期憂鬱症」(Peripartum Depression)。
根據美國婦產科醫學會(ACOG)的定義,是從懷孕開始一直到產後一年內發生的憂鬱症,它不是心情不好,而是孕產期最常見的生理併發症之一。
1. 憂鬱症發作時間:不只發生在產後
根據針對萬名女性的大型研究發現,周產期憂鬱症的發病時間分布非常廣泛,甚至有超過一半的個案在生產前就已出現症狀:
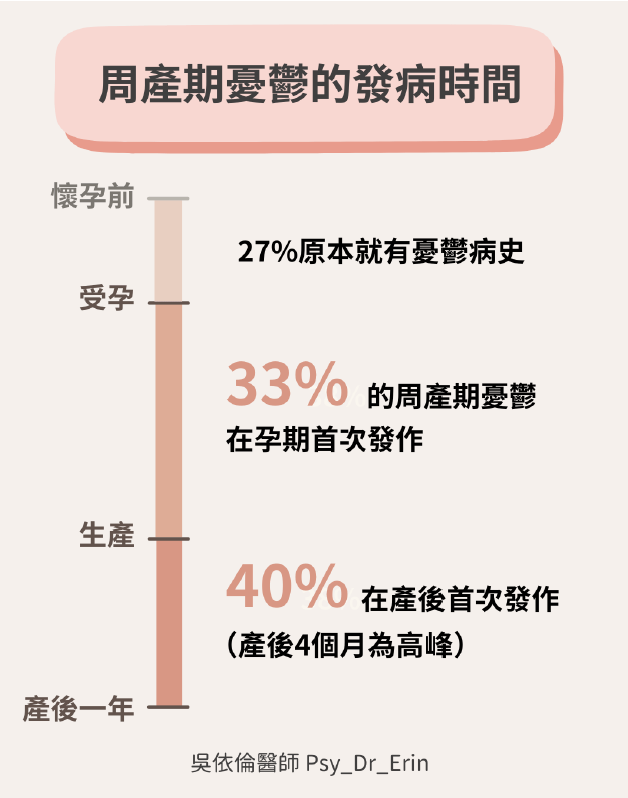
- 27% 懷孕前:已有憂鬱病史或在此階段首發
- 33% 懷孕期間:即所謂的「產前憂鬱 (Antenatal Depression)」
- 40% 產後階段:高峰期通常出現在產後 4 個月
📌 醫師觀點:「產後」這個標籤常讓孕期掙扎、或產後超過半年的媽媽感到困惑,誤以為這只是賀爾蒙失調而錯失治療良機。
2. 比子癇前症更常見:不可忽視的發病率
若將周產期憂鬱與常見的產科疾病對比,會發現它的普遍性超乎想像:
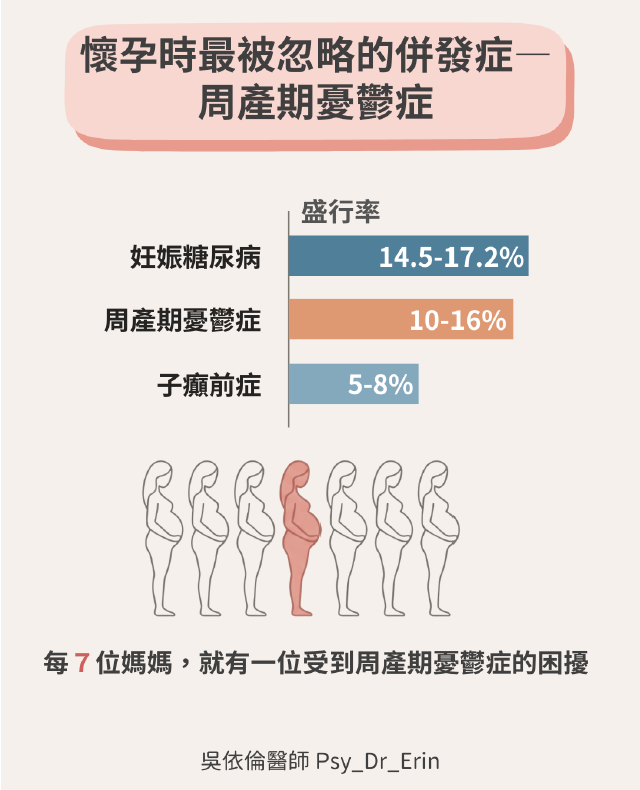
- 周產期憂鬱症:盛行率約 10–16%
- 妊娠糖尿病:盛行率約 14.5–17.2%
- 子癇前症:盛行率僅約 5–8%
更令人揪心的是,周產期憂鬱是周產期死亡的主要原因之一。研究顯示,高達 63% 與心理健康相關的周產期死亡源於自殺。
這是一個極需被正視的醫學疾病,而非單靠「意志力」就能撐。與身體疾病一樣,周產期憂鬱症具有明確的生物學基礎,需要專業治療。
3. 除了量血壓、測血糖,別忘了「情緒篩檢」
在婦產科門診,我們會常規篩檢妊娠糖尿病與子癇前症,但卻常忽略了最具破壞性的情緒併發症。
依倫醫師建議,除了量血壓與喝糖水測試,妳也應該在以下三個關鍵時間點,使用「愛丁堡產後憂鬱量表」為自己篩檢:
- 第一次產檢時
- 孕後期(第三孕期)
- 產後一個月
若評估分數高於 10 分,請務必與您的婦產科醫師討論,並考慮轉診至具備婦女身心醫學專長的精神科門診。
八、懷孕或產後憂鬱要掛哪一科?
當妳意識到自己可能正經歷周產期憂鬱時,尋求正確的醫療管道是復原的關鍵。根據嚴重程度,妳可以採取以下兩步驟就醫:
1. 第一線初步篩檢:婦產科
適用對象:正在進行例行產檢或產後回診的媽媽
建議做法:主動向您的婦產科醫師提出情緒困擾,並告知您的「愛丁堡憂鬱量表」分數。婦產科醫師能協助初步評估,並判斷是否需要轉診至身心科。
2. 精準診斷與治療:身心科(精神科)
適用對象:
- 愛丁堡量表分數達 13 分以上
- 持續性失眠、焦慮,或出現傷害自己、寶寶的念頭(侵入性思考)
專業協助:身心科醫師能提供精準的藥物評估、心理諮商建議,並針對哺乳期用藥安全給予專業指導。
婦女身心友善精神科醫師名單(全台整合)
為了幫助正在掙扎的媽媽們更快找到理解「孕產期心理需求」的醫師,這裡整理了一份「全台婦女身心友善醫師名單」。這些醫師在處理孕期憂鬱、產後憂鬱及哺乳期用藥方面具備豐富經驗:
點擊查看:全台婦女身心友善醫師名單(Google 表單即時更新)
(溫馨提醒:建議看診前先致電醫療機構,確認醫師的門診時間與掛號方式。)
九、關於產後憂鬱的常見問題 (FAQ)
如果妳仍感到困惑或擔憂,這裡整理了診間最常被問到的五個問題:
Q1:產後憂鬱是因為我個性太脆弱或想太多嗎?
絕對不是。產後憂鬱是一種醫學上的併發症,與妊娠糖尿病一樣,主要是由產後賀爾蒙劇烈波動及大腦神經傳導物質失衡所致。這與妳的意志力強弱、個性是否敏感無關,請記得:這不是妳的錯。
Q2:產後憂鬱會自己好嗎?還是必須治療?
這取決於嚴重程度:
- 產後情緒低落 (Baby Blues):會自己好。約 70% 的產婦會經歷,通常在產後 3-5 天出現,兩週內會隨著身體適應而自然緩解。
- 產後憂鬱症 (PPD):需要醫療介入。若情緒低落持續超過兩週,或出現無法照顧寶寶、極度自責、甚至想傷害自己或孩子的念頭,這就是警訊。研究顯示,30-50% 的未治療個案病程會拖延超過一年,且下次懷孕的復發率極高。
Q3:懷孕或產後憂鬱一定要吃藥嗎?
不一定。治療方案是多元且可討論的:
- 輕度至中度:可以優先嘗試心理諮商、生活作息調整、運動與營養補充
- 中度至重度:若已影響基本生理功能(如失眠、食慾不振),醫師會建議加入藥物治療,以快速穩定大腦功能
Q4:吃抗憂鬱藥物還能餵母奶(哺乳)嗎?
可以,這在醫學上是安全的。身心科醫師會優先選擇在母乳中濃度極低、實證安全性高的藥物(如 Sertraline)。我們會教導妳如何配合寶寶的作息來調整服藥時間,讓妳在接受治療的同時,依然能享受親自哺育寶寶的親密感。
Q5:產後憂鬱多久會好?
恢復時程因人而異,但及早發現、及早治療是縮短病程的關鍵:
- 及時治療:通常在穩定服藥或接受諮商後的數週至數月內,情緒會顯著改善
- 延誤治療:未治療的個案可能長達 1 年以上仍深陷憂鬱,這不僅損害媽媽的健康,也會對寶寶的發展與母嬰連結造成負面影響
十、如何超前部署?給準媽媽與家人的產後憂鬱預防建議
產後憂鬱症並非不可避免。透過專業的超前部署與家人的系統性支持,我們可以大幅降低發病風險,守護全家人的身心健康。
1. 建立「三階段」普遍情緒篩檢
不要等到情緒崩潰才求助。建議在孕產期的三個關鍵時間點,主動進行愛丁堡憂鬱量表篩檢:
- 初次產檢:了解孕前的心理基礎狀態
- 懷孕後期(第三孕期):預防產前焦慮與憂鬱的發生
- 產後回診:即時捕捉產後情緒波動的徵兆
2. 系統性照顧:家人的「睡眠保障」計畫
睡眠剝奪是誘發產後憂鬱最強烈的生理因素之一。家人應優先分擔育兒工作,保障媽媽的休息時間:
- 核心目標:每週至少一到兩次,確保媽媽擁有連續 5.5 小時以上不受打擾的深度睡眠
- 後援網建立:配偶與家人應共同參與衛教,了解產後憂鬱的徵兆,成為媽媽最堅強的情緒後援
3. 預防性心理諮詢:處理內在的「隱形傷口」
心理諮商不僅是治療,更是強大的預防工具:
- 備孕與孕期諮商:提早建立應對母職壓力的心理彈性
- 處理童年創傷:許多在兒時有受創經驗的媽媽,容易在育兒過程中觸發過往的創傷回憶。透過提早的回顧與治療,能避免創傷經驗在產後爆發
十一、參考文獻
- Molecular Psychiatry (2025): “Depression and antidepressant use in pregnancy and adverse maternal and offspring outcomes.”
- JAMA Network Open (2025): “Maternal Psychological Distress Before and After Childbirth and Neurodevelopmental Delay in Toddlers.” (JECS Study)
- JAMA Insights (2025): “Pharmacologic Treatment of Perinatal Depression.”
- ACOG Clinical Practice Guidelines No. 4 & No. 5 (2023).
依倫醫師的溫馨提醒
踏入婦女身心專業後,我在診間見過無數在黑暗中掙扎、深感挫敗的媽媽;但也無比榮幸地陪伴她們在接受正確治療後,重新找回眼中那道光。
請記得,尋求幫助並非軟弱,而是妳愛孩子、也愛自己的勇敢表現。產後憂鬱這個「心的併發症」,從來都不該由妳獨自承受。無論是透過藥物穩定生理失衡,還是透過心理諮商梳理母職壓力,這條復原的路,讓我陪妳一起走過。
踏出復原的第一步
如果您發現自己或身邊的家人正受產後情緒所苦,請不要再獨自硬撐。及早介入,是給寶寶與自己最堅強的保護。
- 了解更多:孕期用藥安全處置指南
- 即刻評估:填寫愛丁堡產後憂鬱量表(線上版)
- 預約諮詢:點擊預約吳依倫醫師門診,讓我們聊聊您的狀況
醫療免責聲明
本站所分享之內容,旨在提供身心健康知識與資訊參考,陪伴您深入了解目前的心理狀態。然而,每位讀者的生理條件、情緒背景與生活情境皆有其獨特性,本文內容無法取代醫師的實際診療、專業診斷或個別化治療建議。
若您正經歷明顯的生理不適、嚴重的產後情緒困擾,或對個人健康有任何疑慮,請務必諮詢合格的專業醫療人員。請勿僅依據本站文章內容而延誤就醫,或在未經醫師指示下自行調整藥物與治療方式。
醫療審閱聲明
本站所有衛教內容均由 吳依倫醫師 (Dr. Yi-Lun Wu) 親自審閱與撰寫。吳醫師具備精神科專科醫師資格,並深耕婦女身心醫學專業,致力於以溫暖、精準且具實證醫學基礎的方式,提供貼近生活的醫療知識。
審閱人:吳依倫醫師(精神科|婦女身心專業)
內容更新日期:2026 年 03 月 31 日