醫師,我心悸、胸悶、頭暈,跑了心臟科、腸胃科、神經科,檢查都正常,可是身體就是不舒服……是不是自律神經失調!
我的診間常常有這樣一群人,帶著一疊檢查報告,坐下來後這麼說:
「其他科醫師說我看起來沒問題,但我就是很不舒服,所以他們請我來看身心科。」
即使檢查沒有異常,不代表症狀是假的。
其實,走進身心科(精神科)診間的人,十之八九都有自律神經失調的症狀,但比起有沒有,更重視的是要找到自律神經失調背後的原因,本文會帶你
- 認識症狀、理解原因
- 了解如何透過自律神經檢測(HRV)評估自己的狀況
- 找到適合的治療方式
一、自律神經是身體的「自駕系統」
自律神經,是身體不需要你動腦就能自動運作的精密調節系統,心跳、呼吸、體溫、血壓、腸胃蠕動、瞳孔大小、流汗、排尿……這些每分每秒都在發生、卻不需要你下指令的生理活動,全都由它默默掌管。
它由兩大系統組成,就像一台車的油門和煞車:
- 交感神經:像油門一樣,負責讓身體加速,在緊張、運動或面對壓力時,會加快心跳、升高血壓,讓身體進入備戰狀態。
- 副交感神經:像煞車一樣,負責讓身體放鬆,在休息、進食或入睡時,它會減緩心跳、放鬆肌肉,讓消化系統開始運作。
健康的身體能在「加速」與「放鬆」之間靈活切換,但當切換系統失去平衡,身體開始出現不舒服的訊號,就是「自律神經失調」。
「自律神經失調」:台灣特有的醫學名詞
這類個案在來找我之前,通常已經陷入無數遍自我懷疑,因為他們常聽到這些話!
「你沒問題」、「你只是壓力太大」
「檢查都正常不用擔心」
每一句話都像:
「你的痛苦不存在,你的感覺並不合理。」
這個困境,來自語言與醫學系統之間的落差。
「自律神經失調」並非西方醫學裡的正式診斷,它最早來自日本,台灣因為日治時期的醫學影響才沿用至今。
所以當醫師告訴你「你沒有病」,更該被理解為:「在現有的診斷標準裡,找不到一個對應的病名」,但這不代表你的不舒服是假的,你的身體確實在求救。
這也是為什麼在台灣,很多人特別渴望能量測自律神經的工具,當語言說不清楚、醫師又說「沒問題」時,有個數字,至少能讓人覺得自己的痛苦是真的。
依倫醫師觀點:「自律神經失調」精準描述了許多人的身體感受,不該被輕易否定。
重要的是,找到失調的原因,才能對症下藥。
二、自律神經失調的10 大常見警訊
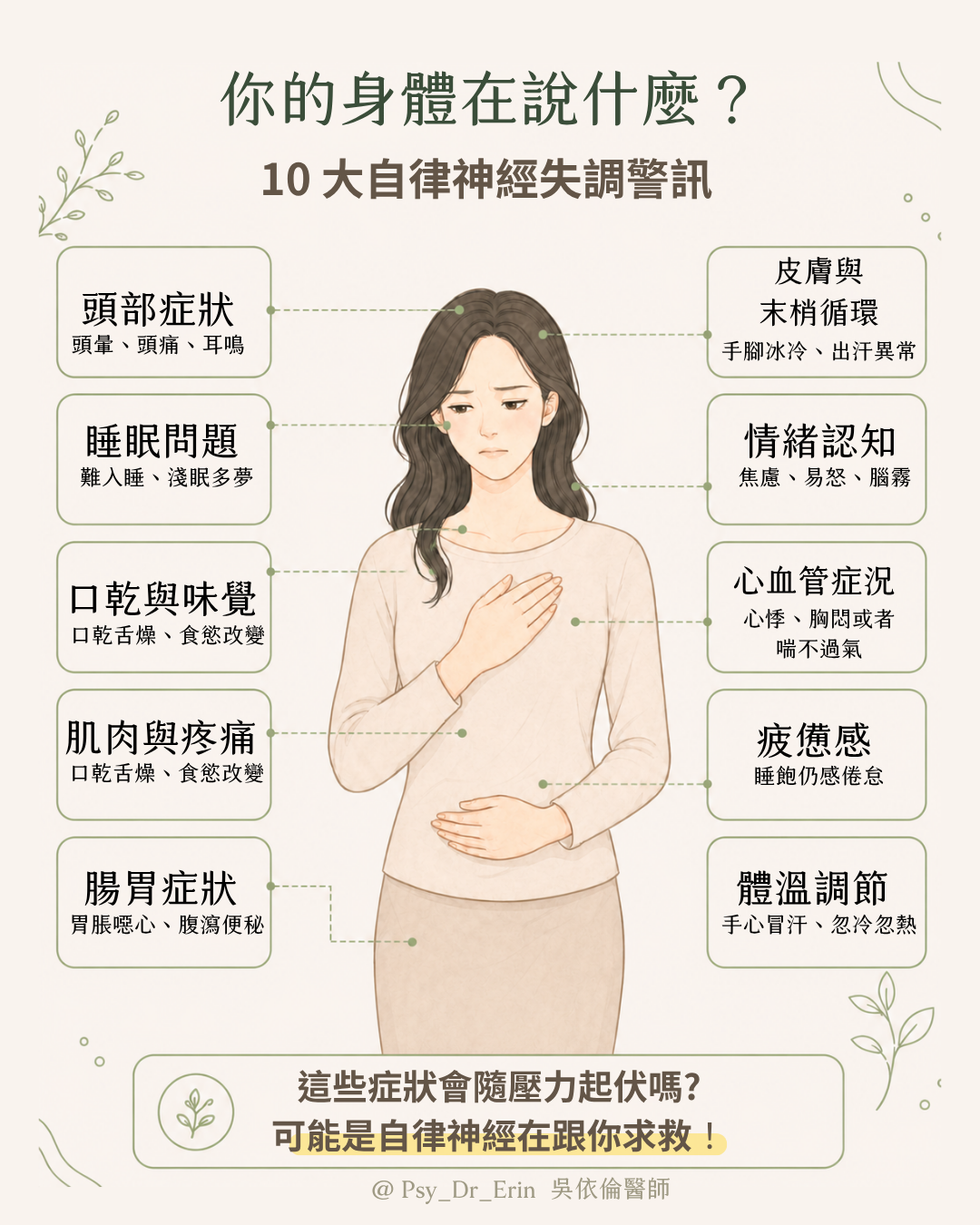
自律神經分布在全身各處,失調時,身體各個系統都可能出現問題。
臨床上常見以下症狀:
- 頭部症狀:頭暈、頭痛、耳鳴、頭部緊繃
- 睡眠問題:難入睡、淺眠多夢、清晨易醒
- 心血管症狀:心悸、胸悶、莫名喘不過氣
- 腸胃症狀:胃脹、噁心、腹瀉或便秘交替
- 皮膚與末梢循環:手腳冰冷、出汗異常、皮膚乾癢
- 肌肉與痠痛:肩頸痠痛、僵硬緊繃
- 情緒與認知:焦慮、易怒、不耐煩、注意力不集中、腦霧
- 疲憊感:即使睡飽仍感到倦怠、提不起勁
- 口乾與味覺:口乾舌燥、食慾改變
- 體溫調節:莫名手心冒汗、忽冷忽熱
這些症狀共通之處是你明明很不舒服,但跑了一輪檢查「心電圖、抽血、胃鏡、超音波」,結果卻都說沒什麼大問題。
這些症狀真實存在,也有機會可以被改善,
許多個案在找到正確的治療方向後,症狀緩和許多。
為什麼檢查都正常,身體卻還是不舒服?「功能性失調」的深度解釋
這是我在診間最常需要解釋的一件事,也是讓許多患者既困惑又委屈的根本原因。
醫學上的疾病大致分為兩大類:
- 器質性疾病(Organic Disease):身體的組織或器官出現了結構上的異常,例如腫瘤、發炎、破損。心電圖、X 光、抽血等檢查,主要是用來偵測這類問題。
- 功能性失調(Functional Disorder):器官本身的結構完整,但運作的方式出了問題。就像硬體完好的電腦,卻因為軟體出錯,硬體掃描當然找不到問題。
自律神經失調屬於後者。它影響的是神經系統調節身體的方式,而不是某個器官的結構本身,所以一般的影像或生化檢查,常常看不出來。
臨床上,我在判斷是否為自律神經失調時,會看幾個關鍵指標:
- 症狀涉及多個系統(心臟、腸胃、睡眠、情緒同時都有問題)?
- 症狀與壓力、睡眠、情緒狀態明顯相關?
- 放鬆或休假時改善,壓力大時惡化?
- 排除各科器質性疾病後,症狀依然持續?
終於有人告訴我,我的不舒服是真的,只是需要用不同的方式去理解與處理。
功能性失調本來就不會出現在一般檢查報告裡,症狀需要被放在「整體角度」一起看,這也是我每天在做的事情。
三、自律神經失調常見原因解析
自律神經失調通常已經累積了一段時間,臨床上,可以從三個層面來理解:
1. 生理因素
- 睡眠剝奪:長期睡眠不足或品質不佳,是自律神經失調最常見的誘發因素之一。
- 荷爾蒙變化:經前不悅症(PMDD)、孕產期、更年期,都會讓自律神經更敏感。
- 慢性疾病與發炎:甲狀腺功能異常、糖尿病、慢性疲勞等也會產生影響。
- 藥物或物質影響:使用過量咖啡因、酒精、尼古丁。
2. 心理與情緒因素
- 焦慮症與恐慌症:長期處於警覺狀態,交感神經過度活躍。
- 憂鬱症:自律神經活性整體下降,伴隨副交感神經功能明顯偏低,讓人提不起勁。
- 創傷經驗:過去未處理的創傷會讓神經系統長期維持在「過度警覺」狀態。
- 完美主義與自我要求過高:持續性的內在壓力,讓身體無法真正放鬆。
3. 生活型態與環境壓力
- 工作壓力:連續高壓工作、輪班、過勞。
- 3C 過度使用:藍光與資訊轟炸讓神經系統難以休息。
- 缺乏運動與規律作息:身體無法自我調節。
依倫醫師觀點:
自律神經失調很少只有單一原因,通常是好幾個因素疊在一起,診間最常見的,是那些長期把自己放在最後的人,直到身體開始抗議了,才被迫停下來。
治療不僅是處理症狀,更要回頭看:你的生活,是不是已經超載很久了?
四、自律神經失調算一種「疾病」嗎?
自律神經失調,與其說是一種「疾病」,不如說是一個「訊號」。
就像發燒,發燒不是病,是身體在告訴你:有狀況了。退燒只是治標,重點是找到讓你發燒的原因,自律神經也一樣!
- 焦慮症或恐慌症
- 憂鬱症
- 睡眠障礙
- 經前不悅症(PMDD)
- 更年期相關情緒障礙
- 長期未處理的慢性壓力
- 過去的創傷經驗
如果只是用藥物把症狀壓下來,不去處理背後的原因,問題就會反覆出現,甚至越來越嚴重。
自律神經失調 = 焦慮症嗎?
- 自律神經失調:偏向「生理層面」的失衡,身體的調節系統出了狀況。
- 焦慮症 / 憂鬱症:偏向「心理層面」的疾病診斷,有特定的情緒、認知、行為模式。
但兩者會互相影響:長期焦慮或憂鬱,會引發自律神經失調;反過來,長期的自律神經失調,也會讓人更容易發展出焦慮或憂鬱的症狀。
為什麼身體會陷入惡性循環?
當大腦判斷身心受到威脅,交感神經就會被活化,產生心跳加速、呼吸變急、肌肉緊繃等反應。如果這個壓力一直無法解除,大腦反而會傾向「過度關注並放大不適感」,不斷在擔心、身體不舒服及焦慮中循環。
自律神經調節:從大腦往下影響身體的 Top-Down 歷程
研究發現,自律神經偏低,往往不是心臟或某個器官出了問題,而是整體安適感下降的訊號,當一個人長期感受不到安全、放鬆與生活意義,身體就會跟著失去「切換到放鬆模式」的能力。
依倫醫師觀點:治療自律神經失調的目的,是要幫助一個人重新找回安適感。當生活裡有事情能讓你平靜、安心,神經系統自然會跟著回到平衡。
五、自律神經失調怎麼治療?
醫師會依照你的狀況,搭配以下幾個方向,量身打造適合的計畫:
1. 找出根本原因並對症處理
這是最重要、也最容易被忽略的一步。
透過完整評估,找出失調背後真正的原因,是焦慮、憂鬱、恐慌、慢性壓力,還是睡眠障礙,才能對症下藥,避免反覆發作。
這裡想特別談一個概念:「安適感」。
研究發現,自律神經與身心狀態之間的關係,是透過「整體安適感」來串聯的。所以治療的目標不只是消除症狀,更是幫助你在生活中重新找回放鬆、安全、有意義的感覺。
很多人在診間問我:「要怎樣才算好了?」
我的答案是,當你開始感受到生活中有些時刻讓你覺得舒服、安心,身體的不舒服不再讓生活停擺,你也慢慢重拾原本喜歡做的事,那就是身體在告訴你:它正在回到平衡。
2. 藥物治療(適度且短中期使用)
當症狀已經嚴重影響生活時,藥物是穩定身體的有力工具。常見選擇包括:
- 抗焦慮藥物:快速緩解急性焦慮、心悸與恐慌。
- SSRI 類藥物:調節血清素,從根本穩定情緒與自律神經。
- 輔助性藥物:如乙型阻斷劑,可改善心悸與手抖。
依倫醫師會與你共同討論用藥的時機、劑量、療程長度與停藥計畫,你可以把藥物視為暫時需要的工具,在症狀改善後,我們就會讓它慢慢退場。
3. 非藥物身心調節練習
- 腹式呼吸(吐氣比吸氣長):最直接活化副交感神經的方法,幾分鐘內就能看見立即效果,長期練習才能達到整體放鬆。
- 正念冥想與落地練習:專注於當下的五感,讓神經系統從過度警覺回到平衡。
- 規律有氧運動:每週 2–4 次,每次 30 分鐘以上,有效改善整體自律神經功能。
- 睡眠衛教:規律作息,避免在睡前使用 3C 產品,睡眠改善是自律神經恢復的基礎。
- 主動休息:不需動腦的重複性活動,如散步、慢跑、打毛線、切菜、打掃,透過身體的節奏讓大腦自然進入放鬆。
🏥 了解了治療方向,準備踏出第一步了嗎?
健保門診與特約門診怎麼選,讓我們一起找到最適合你的方式。
六、自律神經的檢測方式是心律變異度(HRV)
答案是:可以,而且是科學實證的方式。
但我們無法「直接」量到自律神經,而是透過測量「自律神經如何控制心跳」的細微變化,間接推論出它的功能好不好。這個方法叫做——心律變異度(Heart Rate Variability,簡稱 HRV)
什麼是心律變異度?

一般人如果沒有心律不整,心跳看起來好像是固定的速度。但其實,如果用千分之一秒為單位的「顯微鏡」來看心電圖,會發現每一次心跳的間距(RR interval),都會有微小的起伏波動。
這些波動,就是心律變異度。
這是因為交感神經與副交感神經的放電頻率不同,雖然兩者共同讓心跳維持穩定、達成動態平衡——但在毫秒級別的微觀視野下,每一次心跳的間距都有細微的起伏。HRV 越大,代表這個動態平衡的彈性越好,自律神經因應壓力的靈活度越高。
用車子的比喻來說:
- 交感神經 = 油門:讓心跳加快
- 副交感神經 = 煞車:讓心跳減慢
一台性能好的車子,需要加速時能馬上衝上去,需要煞車時也能立刻停下來。
心臟也是一樣。
當你的 HRV 數值越高,代表心跳在加速與減速之間切換得越靈活——這就表示你的自律神經調節能力越好。
HRV 檢測的科學基礎
HRV 不是新興的商業檢測。
早在 1980 年代就有大量研究支持它的可靠性,1996 年美國與歐洲心臟學會已將 HRV 列為評估自律神經功能的標準工具。台灣也在 1999 年建立了本土的年齡與性別參考數據。
你看到的那個數字,背後有幾十年的研究基礎。
台灣的 HRV 研究告訴我們什麼?
能不能真正放鬆,才是關鍵。在各種身心科診斷中,憂鬱症與副交感活性偏低的關聯最為顯著。這代表「能真正放鬆下來的能力」,是評估身心狀態最重要的指標之一。
HRV 反映的其實是整體的安適感。靜止狀態下的 HRV,主要反映的是大腦對整體安適感的調節,而不只是心臟功能。
所以,當你的 HRV 偏低,不代表心臟有問題,而是整體的安適感需要被照顧。
HRV 也會隨著生活狀態改變
研究顯示,連續值班一整夜,代表警覺專注的交感神經指標就會明顯下降;長期過勞超過九個月,副交感神經的心血管保護功能也會降低。
你現在的 HRV,是生活方式長期累積的結果。反過來說,透過調整生活方式,它也可以改善。
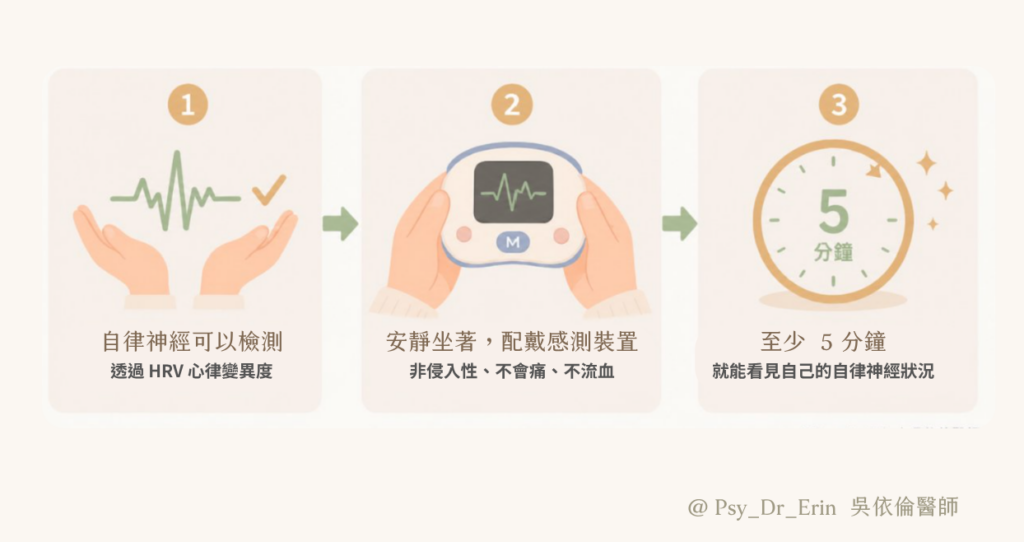
檢測怎麼做?
- 時間:至少 5 分鐘,才能取得足夠完整的數據。
- 方式:非侵入性,配戴感測裝置安靜坐著就可以。
- 比較基準:你的數據會和同年齡、同性別的族群比較。
七、HRV 檢測關鍵數據解讀
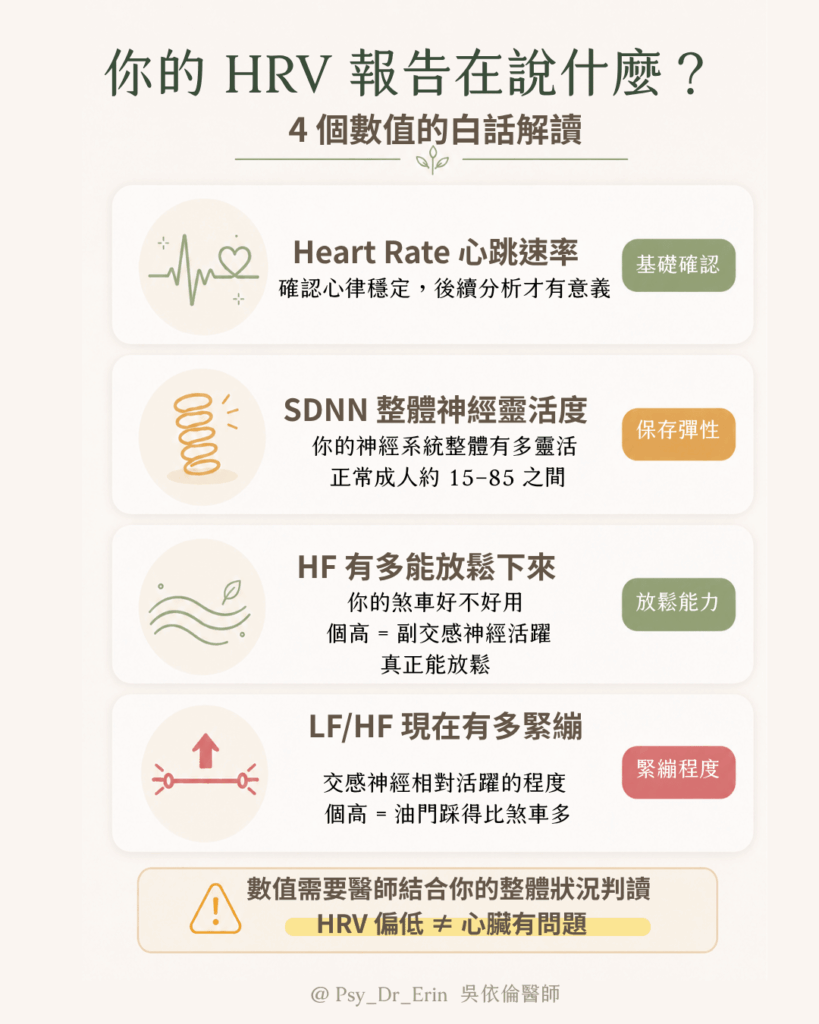
一份 HRV 檢測報告,主要會看四個關鍵數據:
1. 心跳速率(Heart Rate)
基本心律狀態,確認沒有心律不整,後續分析才有意義。
2. SDNN(整體心律變異度)— 你的神經系統整體有多靈活
代表你「整體」的自律神經功能,一般成人通常落在 15–85 之間。這個數值能推估你的「自律神經年齡」——你的神經系統實際運作的年齡,可能比生理年齡更老或更年輕。
3. HF(高頻功率)— 你有多能放鬆下來
代表「副交感神經」的功能,也就是你的煞車好不好用。這個數值越高,代表你越能在需要的時候放鬆下來——不是強迫自己放鬆,而是神經系統真的切換到了休息模式。
4. LF/HF 比值或 LF%(你現在有多緊繃)
代表「交感神經」相對於副交感神經的活性,反映你目前整體的緊繃程度。這個比值偏高,代表你的油門踩得比煞車多——即使你主觀上感覺沒有特別緊張,神經系統可能一直都在備戰狀態。
檢測結果可以告訴你三件事:
- 和同年齡、同性別的人相比,你的自律神經功能偏強還是偏弱?
- 交感與副交感神經,是平衡狀態還是偏向某一方?
- 你的「自律神經年齡」與實際年齡是否相符?
HRV 越高越好嗎?解讀時的注意事項

一般來說,HRV 較高代表身體面對壓力的調節彈性較佳。但這個數值會受到許多因素影響:
- 年齡與性別:HRV 會隨年齡自然下降;50 歲以前女性副交感較高,男性則交感較高。特別值得一提:研究發現,40–49 歲的女性副交感神經功能通常優於同齡男性——但這個優勢在 50 歲後會逐漸消失。這也是為什麼許多女性在更年期前後,會突然感覺身體的調節能力大幅下降,這背後有真實的神經生理基礎,不是「心理作用」。
- 當下的身心狀態:前一晚睡得好不好、檢測前是否剛運動、咖啡因攝取、是否處於月經週期等,都會影響數值。
- 藥物與疾病:某些藥物(如乙型阻斷劑)、心律不整、甲狀腺異常等,都會改變 HRV 數值。
解讀 HRV 數據,不能只看一個數字就下結論,需要由醫師結合你的整體狀況、生活脈絡與症狀一起判讀。
如果你的 HRV 偏低,不一定是心臟的問題
這是很多人在拿到檢測報告後最需要被告知的事。
根據前述台灣研究,副交感活性偏低與多種身心科診斷有關,其中重度憂鬱症的效應最為顯著。但這並不代表「HRV 低 = 你有憂鬱症」,而是提醒你當數值偏低時,除了考慮生理因素(睡眠、運動、年齡),也需要同時評估情緒與整體生活品質的狀態。
更重要的是:HRV 偏低,是你的身體在告訴你「整體安適感需要被照顧」,而不是某個器官出了問題。這個區別,決定了治療方向是否正確。
依倫醫師提醒:HRV 不適合單獨拿來做疾病診斷工具。它真正的價值,是作為「個人狀態前後對照」與「生理回饋」的工具——幫助你理解身體的調節狀態,以及治療與練習後是否有改變,而不是用來判斷「你有沒有焦慮症或憂鬱症」。
八、一次就夠台灣自律神經檢測的常見盲點
根據台灣精神科診所自費項目的公開資料整理:
- 超過 60% 的精神科診所,治療項目包含「自律神經失調」
- 但真的有提供 HRV 檢測的,只有約 20%
- 在這些有檢測的診所中,只有 1/3 會進一步提供「介入前後的對照分析」
這意味著什麼?大部分人做完一次 HRV 檢測,拿到一張數據報告,就結束了。
但自律神經檢測的價值,不在於「一次的數值」,而在於「你有沒有在改變之後,看見身體真的變好了」。
不論是服藥前後的差異、放鬆練習前後的變化,還是生活型態調整後的進步,HRV 都是幫你看見這些變化的工具。
HRV 檢測就像「身體回饋的儀表板」,不是一張「成績單」——它告訴你的不是「你及格沒」,而是「你正在往哪個方向走」。
📊 想要真正看見自己的自律神經變化?自律神經特別門診從一開始就設計了「基準值量測 → 個人化練習 → 前後對照」的完整流程。→ 預約自律神經特別門診
九、為什麼需要自律神經特別門診?
健保門診時間有限(複診通常 3–10 分鐘),對於症狀評估與藥物調整已經足夠。但自律神經失調的成因往往複雜,要真正改善,需要更完整的時間進行評估、衛教、實際練習與數據回饋。
這就是「自律神經特別門診」存在的原因。
很多人第一次預約前會問我:「我去了之後要說什麼?要準備什麼嗎?」
我的答案是:什麼都不用準備。你只需要把身體帶來,剩下的我們一起慢慢整理。

許多個案常會準備好久才終於來到診間。有一位個案讓我印象特別深刻,她在預約前猶豫了三個月,每次打開預約頁面又關掉,因為她不確定自己有沒有「嚴重到需要看診」。
但第一次量完 HRV,看到數值和報告的那一刻,她終於意識到自己的身體已經抗議很久了,只是她都沒有聽進去。經過梳理,她看見身為長女,兒時父母忙於工作,自己需要照顧弟妹的成長經驗,讓她總是習慣照顧別人、忽略自己。即使現在生活已經改善,她仍然停不下來,總是感到緊繃。經過特別門診的討論,她開始嘗試適合自己的調節方式,逐漸找到生活的調整方向。
如果你也在猶豫,你不需要等到真的很嚴重才來,現在感覺到的不舒服,就已經足夠。
四步驟門診流程
- 完整了解病史與生活脈絡:除了造成困擾的症狀,也仔細了解你的生活壓力來源、睡眠品質、情緒模式、過去病史與可能的觸發因素。
- 量測自律神經功能基礎值:透過 5 分鐘的 HRV 基礎值檢測,了解自律神經當下的狀況,讓後續的進步能被具體看見。
- 學習調節方法,並開立個人化練習菜單:依照你的數據與生活情境,挑選最適合你的練習方式(呼吸法、落地練習、主動休息等),並在診間實際操作。
- 診中實際練習並前後測量:練習結束後再次測量 HRV,看見數值的變化,也確認你練習是否有做對,幫助建立信心,把這些方法帶回日常生活。
特別門診適合誰?
- 已經被自律神經失調症狀困擾很久,希望深入了解原因的人
- 看過很多科都查不出問題,想要一次完整評估的人
- 不想只靠藥物,希望學習自我調節方法的人
- 已經在治療中,想透過數據看見自己的進步的人
- 重視看診品質與隱私,希望有充分時間討論的人
這些情況,不建議單獨依賴自律神經檢測(HRV)
- 如果你希望靠自律神經檢測直接診斷焦慮症、憂鬱症:需要完整的臨床評估與會談,自律神經檢測不適合單獨用來診斷。
- 如果你希望判斷有沒有心臟病、甲狀腺問題:這些需要相關專科醫師進行對應的檢查。
- 如果你只想做「一次性」的健檢式檢測:自律神經檢測真正的價值在於前後對照,一次性意義有限。
✨ 如果你準備好了,歡迎踏出這一步。
→ 預約每週五下午在新田診所的自律神經特別門診
→ 還在猶豫健保或特約?先了解兩者的差異
十、關於自律神經失調的常見問題
Q1:自律神經失調會自己好嗎?
輕微、短暫的失衡(例如熬夜後的心悸、考試前的腸胃不適),通常在壓力源解除、好好休息後會自然恢復。但如果症狀已經持續超過數週、甚至數個月,且影響到日常生活,這代表身體的自我調節能力已經超載,需要外在的介入幫助,不論是藥物、心理治療,或練習新的調節方式。
Q2:吃藥會依賴嗎?什麼時候可以停藥?
不是所有自律神經失調都需要吃藥。輕度症狀可以先從生活調整與練習開始。如果需要用藥,醫師會盡量選擇適合你的藥物,並與你共同討論停藥計畫,循序漸進地減量。
Q3:我做過心電圖、抽血都正常,為什麼還是不舒服?
這正是自律神經失調最讓人挫折的地方——一般檢查項目主要是排除「結構性」或「器官性」疾病,但無法檢測到「功能性」的失衡。你的不舒服是真的,只是用一般檢查工具看不到。HRV 心律變異度檢測,就是專門用來補上這個缺口的工具。
Q4:自律神經失調看哪一科?
- 若症狀以心悸、胸悶為主:可先至心臟內科排除器質性問題。
- 若症狀以腸胃為主:可先至腸胃科檢查。
- 若多科檢查皆正常、症狀持續,或合併情緒困擾:建議至身心科(精神科)做完整評估。
Q5:自律神經檢測健保有給付嗎?
目前自律神經檢測(HRV)屬於自費項目,並未納入健保給付。建議選擇有提供「前後對照分析」的院所,才能真正發揮檢測的價值。
Q6:腹式呼吸真的有用嗎?自律神經檢測(HRV)看得出來嗎?
非常有用,而且是有實證支持的方法。腹式呼吸(特別是延長吐氣的方式)能直接活化副交感神經,在幾分鐘內降低心跳、放鬆肌肉。但有沒有做對很重要——依倫醫師會在診間用 HRV 即時回饋,幫你確認練習是否做到位。
十一、預約諮詢與門診資訊
身體的不舒服,從來都不是「你想太多」、「你太脆弱」。那些反覆出現的心悸、頭暈、失眠、腸胃不適,都是身體用它的方式告訴你:「我累了,需要被看見、被照顧。」
自律神經失調是可以改善的,但前提是——我們願意停下來,認真聽聽身體的聲音,並找到適合自己的調節方式。
踏出第一步
🔍 還在猶豫要掛哪種門診?健保門診與自費特約門診在時間、深度、費用上各有不同。
→ 了解兩者差異,找到最適合現在的你的方式
📅 準備好預約了?
→ 預約自律神經特別門診,讓我們一起看見你身體的變化
自律神經特別門診資訊
看診地點:新田身心診所 復北旗艦中心
預約時段:每週五 14:00 / 15:00 / 16:00(專屬保留時段,報到後不需等候)
門診長度:50 分鐘
門診內容:完整病史評估+HRV 自律神經檢測+個人化練習+前後對照分析
預約方式
📞 電話預約:(02) 2500-0301
💬 LINE@ 預約:https://page.line.me/092gwkca
個案隱私聲明
文中所描繪的個案情境,皆經過改寫與重構,融合了多位個案的經歷與情感片段,並非任何單一個案的真實呈現。本文以尊重與理解為出發點,若有雷同,純屬巧合。
醫療免責聲明
本站所分享之內容,旨在提供身心健康知識與資訊參考,陪伴您深入了解目前的身心狀態。然而,每位讀者的生理條件、情緒背景與生活情境皆有其獨特性,本文內容無法取代醫師的實際診療、專業診斷或個別化治療建議。若您正經歷明顯的生理不適、嚴重的情緒困擾,或對個人健康有任何疑慮,請務必諮詢合格的專業醫療人員。
醫療審閱聲明
本站所有衛教內容均由吳依倫醫師(Dr. Yi-Lun Wu)親自審閱與撰寫。吳醫師具備精神科專科醫師資格,並深耕婦女身心醫學專業,致力於以溫暖、精準且具實證醫學基礎的方式,提供貼近生活的醫療知識。
審閱人:吳依倫醫師(精神科|婦女身心專業)
初次發布:2026 年 05 月 _日
最後更新:2026 年 05 月 _日
